L’orthodontie pédiatrique n’est pas qu’une affaire de dents “droites”. Elle concerne aussi la croissance des mâchoires, la respiration, la mastication et même la qualité du sommeil. Parfois, un traitement précoce évite des interventions plus lourdes plus tard. D’autres fois, attendre est la meilleure décision. Tout se joue sur le bon diagnostic, au bon moment.
1) Détecter le bon moment : repères cliniques et signaux du quotidien
1.1 Âges clés et fenêtres d’intervention : dentition mixte, croissance, maturité osseuse
Le “bon moment” varie selon l’enfant. Pourtant, certaines périodes sont particulièrement propices.
Entre 6 et 12 ans, la dentition est dite mixte : les dents de lait cohabitent avec les dents définitives. C’est une phase charnière. La croissance faciale est active, les structures osseuses sont malléables, et certaines anomalies peuvent être corrigées plus facilement qu’à l’adolescence.
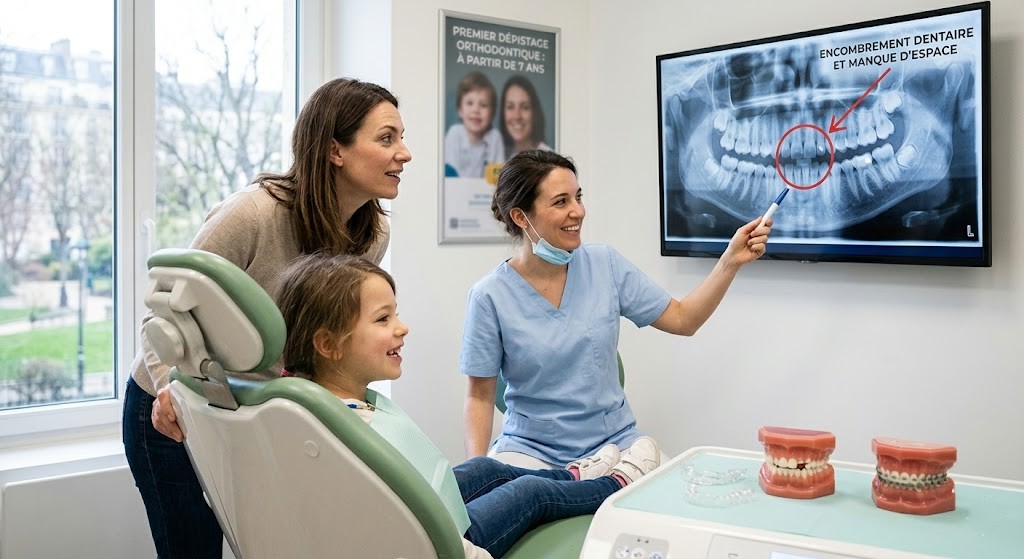
Une première évaluation orthodontique est souvent pertinente autour de 7 ans. Non pas pour poser systématiquement un appareil, mais pour repérer précocement des déséquilibres : manque de place, décalage des mâchoires, ou trajectoire d’éruption défavorable. À cet âge, l’objectif est fréquemment interceptif : guider, désencombrer, orienter la croissance. Puis, si nécessaire, un traitement “complet” est envisagé plus tard, lorsque la majorité des dents définitives sont en place.
La maturité osseuse compte autant que l’âge civil. Deux enfants de 9 ans peuvent présenter des rythmes de croissance radicalement différents. D’où l’importance d’un examen individualisé, plutôt qu’une règle fixe.
1.2 Signes qui doivent alerter : chevauchement, béance, décalage des mâchoires, respiration buccale
Certains signaux sont visibles au premier coup d’œil. D’autres sont plus insidieux.
Le chevauchement dentaire, par exemple, suggère un manque d’espace. La béance (dents du haut et du bas qui ne se touchent pas à l’avant) peut être associée à une succion prolongée du pouce, à une posture linguale atypique, ou à une respiration buccale chronique. Le décalage des mâchoires — que ce soit une mâchoire du haut trop en avant, ou du bas trop projetée — mérite une attention particulière, car il s’agit parfois d’une problématique squelettique, pas seulement dentaire.
La respiration par la bouche est un drapeau rouge souvent sous-estimé. Un enfant qui dort la bouche ouverte, ronfle, se réveille fatigué ou présente une sécheresse buccale matinale peut souffrir d’obstructions ORL (adénoïdes, amygdales, rhinites). Or, la ventilation buccale influence la croissance du visage et l’équilibre des arcades. Elle peut contribuer à des palais étroits et à des malocclusions.
Autre indicateur : les difficultés de mastication, les morsures de joue fréquentes, ou une diction altérée sur certains phonèmes. Ce ne sont pas des détails. Ce sont des indices.
1.3 Dépistage précoce : rôle des parents, du dentiste et de l’orthodontiste
Les parents observent les habitudes. Le dentiste dépiste. L’orthodontiste confirme et planifie.
Lors des visites de contrôle, le dentiste peut repérer des caries, certes, mais aussi des signes orthodontiques : dents qui manquent de place, décalage de ligne médiane, éruption atypique, ou dents incluses potentielles. Il peut recommander une consultation spécialisée même en l’absence d’urgence apparente.
Le dépistage précoce ne signifie pas traitement immédiat. Il signifie anticipation. Parfois, on met en place une simple surveillance avec rendez-vous espacés. Parfois, une intervention courte et ciblée est recommandée, afin d’éviter une cascade de complications à l’adolescence.
L’enjeu est de réduire l’aléa. Et de maximiser les options thérapeutiques.
2) Pourquoi traiter tôt : bénéfices fonctionnels et esthétiques
2.1 Guider la croissance : expansion, correction squelettique et prévention des complications
Traiter tôt peut permettre d’agir sur la croissance. C’est là tout l’intérêt de l’orthodontie interceptive.
Chez certains enfants, le palais est trop étroit. Une expansion (souvent via un disjoncteur) peut élargir l’arcade supérieure, créer de l’espace pour les dents définitives et améliorer l’occlusion. Dans d’autres cas, des appareils fonctionnels aident à corriger un décalage de mâchoire en profitant du pic de croissance. L’objectif est orthopédique autant qu’orthodontique.
Intervenir au bon moment peut réduire le risque de dents incluses, limiter l’encombrement sévère, diminuer les traumatismes des incisives proéminentes, et parfois éviter des extractions ultérieures. Rien n’est garanti. Mais la probabilité d’un parcours plus simple augmente.
La croissance est une opportunité biologique. Ignorée, elle se referme.
2.2 Améliorer les fonctions : mastication, phonation, respiration et sommeil
L’alignement dentaire n’est pas qu’une question d’esthétique. C’est une mécanique.
Une bonne occlusion facilite la mastication. Elle optimise la répartition des forces. Elle réduit certaines contraintes sur les articulations temporo-mandibulaires. Chez l’enfant, une occlusion déficiente peut entraîner une mastication unilatérale, des douleurs intermittentes, ou une usure précoce de certaines dents.
La phonation peut aussi être influencée, notamment lorsque la langue adopte une posture inadéquate ou que l’espace entre les dents perturbe l’articulation de certains sons. Et la respiration, encore elle, demeure un pilier. Un palais étroit peut être associé à un volume nasal réduit. L’expansion palatine, dans certains cas, participe à une amélioration du passage aérien supérieur — toujours en collaboration avec un avis ORL lorsque nécessaire.
Enfin, le sommeil. Un enfant qui respire mal dort mal. Il se fatigue. Il se déconcentre. Les répercussions peuvent être étonnamment larges.
2.3 Impact psychosocial : confiance, sourire, habitudes et prévention des moqueries
Un appareil ne transforme pas seulement un sourire. Il transforme parfois un rapport à soi.
L’enfance et la préadolescence sont des périodes où l’image sociale est fragile. Un décalage très visible, des dents proéminentes ou un sourire “source de remarques” peuvent altérer la confiance. Parfois, l’enfant se met à sourire bouche fermée. Ou à éviter les photos. C’est discret, mais réel.
Traiter peut aussi aider à corriger certaines habitudes délétères : succion digitale, interposition linguale, respiration buccale. À condition d’une prise en charge globale et, si besoin, pluridisciplinaire (orthophoniste, ORL). L’orthodontie devient alors un levier d’harmonisation, pas une simple “cosmétique dentaire”.
L’esthétique compte. La fonction aussi. Et l’équilibre psychologique n’est jamais secondaire.
3) Parcours de soins : consultation, types d’appareils et bonnes pratiques
3.1 Première consultation : examens, radios, empreintes/scans et plan de traitement
La première consultation orthodontique est une étape de cartographie.
Elle comprend un examen clinique, l’analyse de l’occlusion, des photos, et souvent des radiographies (panoramique, téléradiographie) pour évaluer les dents en formation, la croissance et les axes squelettiques. De plus en plus, des scanners intra-oraux remplacent les empreintes traditionnelles. C’est plus précis. Plus confortable. Et très utile pour la planification.
Le praticien établit ensuite un plan de traitement : objectifs, étapes, durée estimée, type d’appareil, fréquence des contrôles, et conditions de réussite. La coopération de l’enfant et des parents est intégrée dans la réflexion. Un plan brillant sur le papier peut échouer sans adhésion au quotidien.
La clarté du parcours rassure. Et elle engage.
3.2 Types d’appareils chez l’enfant : amovibles, disjoncteurs, aligneurs, multi-attaches
Il existe plusieurs familles d’appareils. Le choix dépend de l’âge, du problème à corriger et du niveau de coopération.
- Appareils amovibles : portés quelques heures par jour et la nuit, ils sont souvent utilisés en phase interceptive. Leur efficacité dépend fortement de l’assiduité.
- Disjoncteurs/expanseurs : dispositifs visant à élargir le palais. Ils peuvent être fixes, avec activation progressive.
- Appareils fonctionnels : destinés à guider la croissance des mâchoires en période de développement.
- Multi-attaches (bagues/brackets) : plus fréquentes lorsque la dentition définitive est majoritairement en place, pour un alignement précis.
- Aligneurs : dans certains cas sélectionnés, ils peuvent être proposés, selon l’indication et la capacité de port.
Chaque option a ses avantages et ses contraintes. L’orthodontie est un artisanat clinique : elle exige une adaptation fine, presque sur-mesure.
3.3 Durée, hygiène et suivi : coopération, alimentation, contention et visites de contrôle
La durée varie. Certains traitements interceptifs durent quelques mois. D’autres s’étendent sur 18 à 30 mois, parfois en deux phases.
La réussite repose sur trois piliers :
- Coopération : port des appareils amovibles, élastiques, respect des consignes. Sans cela, l’efficacité se délite.
- Hygiène : avec un appareil, la plaque s’accroche plus facilement. Le brossage doit devenir méticuleux. Irrégularité = risque de caries, de gingivites, de taches blanches.
- Suivi : les rendez-vous de contrôle permettent d’ajuster, d’activer, de corriger le cap. L’absence répétée ralentit tout.
Après le traitement actif vient la contention. C’est la phase de stabilisation. Discrète, mais déterminante. Sans contention, les dents peuvent se déplacer. Lentement. Insidieusement. Et l’effort consenti se fragilise.
Un traitement orthodontique est un marathon. Pas un sprint.
Conclusion
Envisager un appareil pour un enfant dépend moins d’un âge précis que d’un ensemble de signaux : croissance, occlusion, fonctions respiratoires, habitudes et confort psychosocial. Un dépistage autour de 7 ans permet souvent d’anticiper et, parfois, de simplifier considérablement la suite. L’essentiel est de consulter tôt, d’évaluer finement, puis d’agir au moment le plus opportun.
Un sourire harmonieux se construit. Avec méthode. Et avec discernement.